... a tak jsme si museli nechat zajít chuť na půvaby Washingtonu, D.C. na vrcholu babího léta, podzimní Mall zbarvený do odstínů oranžové, obklopený spousty fascinujících muzeí i jiskřivou předvolební atmosféru vnitřně rozdělených Spojených států amerických. Navštívili jsme tedy virtuální kongres, ale dojem z perfektně zorganizované události zůstal stejný, jako v minulých letech, kdy jsem zde byla osobně. Elektronická podpora kongresu byla na velmi vysoké úrovni, přenosy fungovaly bez chyb a tak si účastník mohl vybrat nejen z online promítaných lekcí, ale také následujících 12 měsíců zpětně zhlédnout všechny, které se odehrály. Nechyběla ani výstavní hala anebo prostor pro setkávání a rozhovory s účastníky i přednášejícími. A pozor, pro aktivní účastníky a členy Americké anesteziologické společnosti bylo toto vše za registrační poplatek 0 USD!
V době kongresu se u nás v Česku pomalu začínala zvedat druhá covidová vlna a komunální volby byly na dohled. Podobná atmosféra byla i vUSA, kde první vlna udeřila daleko drtivěji a politické souboje před nastávajícími prezidentskými volbami předznamenávaly náročné týdny. Postoj části veřejnosti ale stále zůstával naladaněný proti rouškám, proti očkování, a někdy i proti samotné existenci koronaviru. Paradoxně, nejhlasitější stoupenec tohoto “hnutí” tehdejší prezident Trump byl právě den před začátkem kongresu hospitalizován v nejprestižnější vojenské nemocnici v krajině - Walter Reed Medical Centre. Politika a koronovirus se staly neoficiálními červenými nitěmi, které se vinuly celým kongresem, někdy pouze v drobných náznacích, někdy více explicitně. Kupříkladu hlavní organizátorka letošního kongresu dr. Rosenblatt měla během svého uvítacího slova na pracovním stole dokonale uklizené kanceláře postavenou pouze sošku Ruth Baden Ginsburg. Tato nedávno zesnulá soudkyně Ústavního soudu byla prosnulá svými liberálními a feministickými postoji a v rekordně krátké době byla nahrazena prezidentem dosazenou krajně konzervativní soudkyní, co značně posílilo toto křídlo soudního senátu. Za její urychlené jmenování sklidil prezident Trump silnou kritiku z řad demokratů a právě během jejího slavnostního uvedení do funkce se nakazil on a dalších 20 přítomných koronavirem. Dotazy na prezidentův zdravotní stav během slavnostního zahájení mířily na toho nejpovolanějšího ze všech - hlavním řečníkem byl totiž US Surgeon General (“hlavní armádní lékař”) dr. Jerome Adams. Ten byl v pravidelném kontaktu s prezidentem Trumpem nejen tehdy ale i posléze, když se stal jedním z hlavních mluvčích pandemické situace v USA. Dr. Adams v pozici Surgeon General pokořil hned několik “poprvé”: byl prvním anesteziologem, prvním Afroameričanem a také - jak sám glosoval ve své přednášce - prvním Surgeon General, který zakázal veškerou elektivní operativu. Rozsáhle promluvil o lekcích, které poskytla první vlna COVID americkému zdravotnictví i společnosti jako takové. Dále zdůrazňoval rizika nastupující vlny pandemie, nutnost se očkovat proti chřipce a taky víru, že klinické zkoušky vyvíjených vakcín proti SARS-CoV2 brzy rozsvítí světlo na konci tunelu.
COVID Experiences From the First Wave
Jedným z najdôležitejších prednášok tohtoročnej konferencie bola prednáška, ktorá sa nám snažila priblížiť súčasnú situáciu COVIDovej pandémie a skúsenosti lekárov a odborníkov z New Yorku počas prvej vlny pandémie. Prednášky sa ujal dr. Mark Nunnally so svojimi kolegami. 5. marca 2020 zaregistrovali v NYULMC prvého pacienta s nákazou nového koronaviru. Napriek tomu, že NY v svojej modernej histórii má za sebou niekoľko významných udalostí, ktoré vyžadovali pripravenosť odborníkov, táto nová pandémia si vynútila ich maximálnu pozornosť.
Poučení už z niekoľkých krízových udalostí rýchlo prišli s novou stratégiou, v ktorej kľúčovú úlohu hrala komunikácia v rámci celého systému. Zahŕňalo to tiež reorganizáciu fungovania väčšinu nemocníc napr. zrušilo sa mnoho plánovaných výkonov, taktiež ako to poznáme z našich nemocníc. Dôležitou súčasťou stratégie bolo vybudovanie maximálne efektívneho spôsobu dezinfekcie a ochrany personálu. Taktiež sa sústredilo na to, aby mohol byť každý pacient monitorovaný pri čo najmenšom kontaktu s zdravotníckym personálom.
Ventilátory: Koľko? Kde? Kedy? Za akých podmienok? Tieto otázky boli jednými z najdôležitejších, na ktoré ihneď potrebovali odpoveď. Prišlo sa nakoniec na štvorbodový systém zaobchádzania s ventilátormi.V prvej línii sa používali ventilátory klasické, ktoré poznáme z ICU, v druhej línii stáli anestéziologické prístroje, ktoré v prípade potreby by mohli fungovať ako ventilátory, tretiu liniu poskytli BiPass prístroje prefunkciované na ventiláciu a v poslednej línii stála najviac obávaná možnosť: kategorizácia pacientov, na čo sa našťastie nepristúpilo ani raz počas prvej vlny koronakrízy.
Neustále sa uvažovalo nad tým, ako by mal vyzerať čo najlepší management pacientov. Tejto časti prednášky sa ujal dr. Thomas Jan, ktorý nám objasnil, aký prístup k pacientom sa im zdal najefektívnejší. Najprv nám objasnil princíp fungovania VA ECMO a VV ECMO. Otázkou však stále zostalo, používať či nepoužívať ECMO v terapii COVID pacientov. V podstate sa vychádzalo z už zabehnutých schém. Je dosť personálu, ktorý dokáže ECMO ovládať? Máme dosť prístrojovej kapacity? Máme dosť priestoru? Máme pripravený tím, ktorý je schopný to riadiť? Sme pripravení na riešenie etickej stránky? Ďalšou dôležitou súčasťou manažmentu bolo vytvorenie si nových guidelinov, podľa ktorých sa malo postupovať počas terapie o pacienta. Samozrejme guidelines museli obsahovať aj postupy zahrňujúce kedy a koho intubovať alebo extubovať.
Dôležitou súčasťou manažmentu bolo riešenie otázok ohľadom antikoagulačnej terapie. Antikoagulačná liečba mala skutočne dôležité miesto v liečbe, napríklad pacienti u ktorých nebolo možné zaviesť antikoagulačnú liečbu boli automaticky kontraindikovaní k napojeniu na ECMO. Súčasťou antikoagulačnej stratégie bolo udržanie rýchlosti toku cirkulácie počas pripojenia na ECMO medzi 4-5 LPM, pod 3 je zvýšené riziko vzniku trombózy, na druhej strane nad 5 sa zvyšuje riziko krvácania. Ukázalo sa, že účinným spôsobom antikoagulačnej terapie bolo podávanie heparinových infúzií. Sledoval sa anti faktor Xa, cieľom bolo udržiavať jeho hodnotu nad 0.15IU/ml a pTT, cieľová hodnota bola pod 60s. Účinnosť tohto spôsobu antikoagulácie sa ukázala najmä tým, že u žiadnych z pacientov pripojených na ECMO nedošlo k trombotickým príhodám a nedochádzalo k výraznejším krvácaniam. Následne pacienti po odpojení boli prevedení na orálne antikoagulanciá.
Novinkou v terapii bolo zavedenie včasnej tracheostomie. Ukázalo sa, že tento prístup mal mnoho výhod, medzi ne patrí prevediteľnosť tracheostomie perkutánne hneď pri lôžku pacienta, najčastejšie do 24-72 h po rozhodnutí, že pacient je kandidátom k pripojeniu na ECMO. Ďalšími výhodami sú napríklad možnosť nasadenia menej agresívnej antikoagulačnej terapie, menšie nároky na sedáciu pacienta, lepší prístup k dýchacím cestám a v neposlednom rade včasná mobilizácia pacienta.
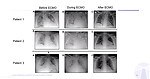
Farmakoterapia nákazy tiež bola súčasťou prednášky. Základnou terapiou zostáva podávanie azytromycinu a hydroxychloroquinu. U pacientov u ktorých pretrvávali zápalové parametre boli pridané kortikosteroidy a niektorí dostávali interleukin 6 inh.- tocilizumab. V našich končinách veľmi obľúbený remdesivir nebol spomenutý. Medzi najdôležitejšími štatistickými údajmi patrí 90% prežitie pacientov, ktorí boli počas liečby pripojení k ECMO, priemerne pacienti k mimotelnému obehu boli pripojení 11 dní. Avšak niektorí pacienti museli byť zaintubovaní po dobu niekoľkých mesiacov. Pre porovnanie máme RTG snímky, ktoré poukazujú na ozajstnú účinnosť razantnej ECMO terapie.
V poslednej rade ale bezpochyby jednou z najdôležitejších súčastí celej pandémie boli ľudia, ktorí fungovanie zdravotníckeho systému podporovali z „vonka“. Bez ich pomoci, dotácií a podpory by žiaden z tímov lekárov a zdravotníckeho personálu nemohli fungovať dlhodobo v tejto veľmi ťažkej situácii.
When Neuraxial is a No-No!
Vedením tejto prednášky bola poverená dr. Dominique Arce anestéziologička z Bostonskej Brigham and Woman´s Hospital. Poslaním prednášky bolo objasniť indikácie a kontraindikácie fentanylovej a remifentanilovej analgézie počas pôrodu, taktiež jej riziká pre rodičku a pre novorodenca. Ďalej prednáška sa venovala podávaniu oxidu dusného počas pôrodu a záverečná časť prednášky bola venovaná dexmedetomidinu, hlavne jeho mechanizmu účinku a indikácii v pôrodníctve.
V úvode prednášky boli zhrnuté najčastejšie kontraindikácie neuraxialnej analgézie, medzi ktorými patria: zvýšený intrakraniálny tlak, infekcia pokožky v mieste vpichu, koagulopátia a farmakologická antikoagulácia, nekompenzovaná hypovolémia rodičky a v poslednom rade nepripravenosť personálu. V pokračovaní sa venovalo alternatívnym spôsobom analgézie v prípadoch, keď epidurálna anestézia neprichádza do úvahy.
Po krátkom porovnaní podávaných opoidov medzi ktoré patria merperidin, morfin a fentanyl a ich veľmi známych nežiaducich účinkov, ako sú útlm dychového centra, pokles Apgar skóre, prestup do materského mlieka, sme sa posunuli na výhody remifentanilu ako ideálneho opioidu. Oproti ostatným opioidom remifentanil má rýchly nástup účinku a rýchlu elimináciu. Ani po opakovanom podávaní nedochádza k kumulácii a je rýchlo eliminovaný po prestupe placentou novorodencom. Tieto výhody potvrdzujú aj rôzne štúdie, ktoré porovnávali podávanie remifentanilu s podávaním morfinu, fentanylu, oxidu dusného a sufentanilu. Keď sa pozrieme na dávkovanie remifentanilu, tak podľa Volmanena odporúčaným dávkovaním je 0,4 µg/kg v bolusových dávkach. Najčastejšie sa môžeme stretnúť s dávkovaním 10-50 µg á 1-3 minúty, aby sa prekrylo obdobie kontrakcií, ktoré prichádzajú á 2 minúty. Používanie kontinuálnych infúzií je menej časté a je spojené s vyšším rizikom respiračnej depresie. Napriek veľkým výhodám remifentanilu sa musí myslieť na pokles saturácie a zvýšenej sedácie v prvej polhodine po podaní a preto by sa nemalo zabudnúť na neustále sledovanie vitálnych funkcií rodičky.
Ďalšou alternatívou je inhalačné podanie oxidu dusného, čo je v pôrodníctve dlhodobo známe. V porovnaní s epidurálnou anestéziou inhalácia oxidu dusného má mnoho výhod, ako napr. neinvazívnosť, minimálne vedľajšie účinky a menej rizík pre novorodenca. Nedochádza k poklesu Apgar skóre a nedochádza k zmenám v zložení plynov v umbilikálnych cievach. Na druhej strane je tu však veľmi výrazná variabilita v tlmení bolestivosti. Samozrejme ako každý medicínsky postup aj podávanie oxidu dusného má svoje kontraindikácie, medzi ktorými patria: pľúcna hypertenzia, zvýšený vnútroočný a vnútrolebečný tlak, PNO a potreba resuscitácie novorodenca. Za zmienku stojí v posledných rokoch pozorovaná skutočnosť, že určitá skupina rodičiek má tendenciu byť naklonenou k rajskemu plynu oproti klasickej epidurálnej anestézii. Treba však upozorniť na fakt, že nedochádza k úplne efektívnemu tlmeniu bolesti, zlepší sa však celkové prežívanie pôrodu, čo v konečnom dôsledku môže byť výhodou.
Ako poslednou alternatívu prednášajúci ponúkli možnosť používania dexmedetomidinu. Avšak k posúdeniu účinnosti tohto typu analgézie máme k dispozícii malé množstvo dát. Bolo publikovaných niekoľko case reportov, ale v drvivej väčšine z nich išlo o kombináciu podávania fentanylu a dexmedetomidinu. Keď sa pozrieme na mechanizmus účinku vidíme, že dexmedetomidin je vysoko selektívny α2 agonista, z čoho vyplýva jeho sympatolytický, anxiolytický a analgetický účinok. Taktiež nemalo by sa zabudnúť na jeho účinky na myometrium, medzi ktorými patria zvýšenie frekvencií a amplitúd kontrakcií, čo nesie so sebou určitý potenciál, každopádne bez chýbajúcich dát nemôžeme jeho dlhodobý efekt posúdiť. V porovnaní s klonidínom, ktorý je pravdepodobne rozšírenejším prípravkom, dexmedetomidin je 8x alfa2 selektívnejší, má 4x rýchlejšiu elimináciu a spôsobuje silnejšie kontrakcie myometria než klonidín. Čo sa týka využiteľnosti dexmedetomidinu v pôrodnej analgézii je celkovo rôznorodé, avšak väčšinou sa používa spolu s inými látkami. Svoje miesto môže nájsť ako koanalgetikum počas cisárskeho rezu alebo po ňom, tiež ako koanalgetikum počas pôrodu vedeným pod epidurálnou anestéziou. Koniec koncom podanie dexmedetomidinu je jedným z možných spôsobov pôrodnej analgézie za predpokladu, že môžeme zabezpečiť kontinuálnu monitoráciu rodičky, avšak určite sa nestáva zlatým štandardom.
What to Expect When You're Not Expecting: Emergencies in Labor and Delivery
Pravdepodobne veľká časť odbornej verejnosti by sa zhodla na tom, že najviac obávaná situácia nastáva, keď počas vedenia pôrodu nejaká komplikácia nemilo prekvapí. Na tieto nečakané situácie sme sa mohli pozrieť počas nasledujúcej prednášky. Úvodných slov sa uchopil dr. Michael Hofkamp z univerzity v Texase. So svojimi kolegami sa nám snažili priblížiť štyri akútne perinatálne komplikácie pomocou jedného case reportu.
Na oddelenie prichádza pacientka v 39. týždni tehotenstva na plánovaný indukovaný pôrod. Jej prvé tehotenstvo prebehlo bez komplikácii, ukončené spontánnym fyziologickým pôrodom. Pacientka meria 163 cm a toho času váži 90 kg. Vedením prvej časti prednášky, ktorá sa venovala problematike embolizácie plodovou vodou sa ujal dr. Jason Papazian.
Pacientka pri vstupnom vyšetrení je bez akýchkoľvek známok ťažkostí, dostala epidurálnu anestéziu a je kontinuálne monitorovaná. Po niekoľkých hodinách došlo k náhlemu zhoršeniu stavu. SpO2 kleslo na 87 %, pacientka bola hypotenzná a tachykardická. Po rýchlom vylúčení krvácania z rodidiel a vnútorného krvácania do brušnej dutiny prišiel na rad ultrazvuk. Tu boli viditeľné známky dilatácie pravej komory. Tento nález poukazuje na tri možné scenáre, všetky spojené s embolizáciou pľúcnych žíl. Tehotenstvo je sama o sebe „výborným“ terénom pre vznik hlbokej žilnej trombózy a následnej embolizácie. Nemôžeme vylúčiť ani vzduchovú embolizáciu, ale najviac obávaná diagnóza je práve embolizácia pľúcnych žíl plodovou vodou. Embolizácia plodovou vodou je akútna záležitosť, ktorá ihneď potrebuje riešenie a rázny prístup. V praxi to ale nebýva vždy tak jednoduché, zvlášť keď ide o diagnostiku per exclusionem. Medzi diagnostické kritéria patria: zástava obehu alebo hypertenzia, respiračné zlyhanie, dokumentovaný DIC a afebrilia. Dôležitý je časový úsek nástupu príznakov, ktoré sa väčšinou objavia počas prvej doby pôrodnej alebo do 30 minút po odrodení placenty. Nanešťastie aj napriek adekvátnej liečbe, môže byť mortalita pri tejto diagnóze až 60 % a v USA je ročne embolizácia zodpovedná za smrť 5-6 % rodičiek. Terapeutický postup je minimálne tak komplexný ako ten diagnostický. Akonáhle naša pacientka prichádza do srdečnej zástavy, kľúčovú rolu zastáva resuscitácia. Taktiež nemôžeme zabudnúť na to, že veľmi rýchlo môže dôjsť k rozvinutiu šokových stavov a v tomto prípade množné číslo je skutočne na mieste, totiž môže dôjsť k obehovému, distributívnemu, hemoragickému a obštrukčnému šoku. V žiadnom prípade by sa nemalo zabudnúť na riešenie DIC, preto by mala byť čím skôr zahájená transfúzna liečba spolu s podávaním prokuagulancií, ako napr. TXA. V medikácii určite majú svoje miesta vasopresory a inotropné lieky, ďalej bronchodilatancia a pľúcne vasodilatátory. Na zváženie je aj možnosť pripojenia pacientky na ECMO, ak je k dispozícii.
Náš case report však postupuje ďalej, pacientka stratí vedomie a jej pulz je nehmatateľný. Pod vedením dr. Allison Lee sme sa pozreli na management KPR rodičky. Najdôležitejším úvodným bodom je: rýchle rozpoznanie vážnosti situácie a mobilizácia ARO tímu. Bez váhania musí byť zahájená KPR, tu si však musíme poznamenať fakt, že aj keď je kompresia hrudníku prevedená správne, dokáže nahradiť len 10% srdcového výdaja. Taktiež musí byť vkladaný veľký dôraz na adekvátnu oxygenáciu, keďže tehotné ženy rýchlejšie desaturujú. Súčasťou akútnej intervencie je bezpochyby volumová expanzia, treba však myslieť na to, že i.v. prístup musí byť zavedený vo výške nad bránicou. Defibrovateľné arytmie väčšinou nie sú typickými príčinami obehovej zástavy u tehotných, každopádne pri takejto situácii je vhodné podávať výboje bez špecifických modifikácií. Kľúčovou úlohou celého tímu počas resuscitácie rodičky je myslieť na novorodenca. Podľa aktuálnych doporučení perimortálny cisársky rez musí byť zahájený do 4 minútach po obehovej zástave. Otázkou však zostáva kde tento akútny výkon previesť. Podľa štúdií klesá efektivita resuscitácie počas presunu na operačnú sálu a zvyšuje sa riziko úmrtia pacientky. Práve preto je doporučené prevedenie cisárskeho rezu priamo na pôrodnej sále, kvôli centralizácii obehu krvácanie je veľmi nepravdepodobné a zvlášť v prípadoch, keď prežívanie pacientky je veľmi málo pravdepodobné by sa malo sústrediť na čím rýchlejšie dokončenie pôrodu. Čo sa týka záchrany rodičky po úspešnom prevedení CS je na mieste aktivácia masívnej transfúzie a pokračovanie v resuscitácii.
V referovaní case reportu pokračovala dr. Andrea Traynor, ktorá sa vo svojej časti prednášky venovala akútnym krvácaniam a terapii vážnych koagulopatii u tehotných. Oproti embolizácii plodovou vodou, akútne krvácania sú zodpovedné za 11 % smrti rodičiek perinatálne. Keď hovoríme o akútnych krvácaniach nemôžeme zabudnúť na to, že ruka v ruke sú spojené s koagulopatiou. Jedným z najviac opakovaných doporučení počas prednášky bola aktivácia masívneho transfúzneho protokolu, ktorý by mal mimo iné obsahovať krvné náhrady v pomere: 6 RBC : 4 FFP : 1 PLT. Najčastejšie v akútnych situáciách nenastáva príliš veľký časový priestor na odobratie laboratórnych vzoriek, ak však túto možnosť máme, musí sa myslieť na vyšetrenie KO, BCH a koagulačných parametrov. Najdôležitejším zo všetkých sledovaných parametrov je hladina fibrinogénu. Musíme mať na pamäti, že jeho hladina počas tehotenstva je fyziologicky vyššia a pohybuje sa medzi 4000-6000 mg/l . Dôležitosť sledovania fibrinogénu potvrdzuje aj jedna štúdia, v ktorej sa sledovalo 738 žien. Vážne krvácanie sa nastalo u väčšiny z nich pri poklesu hodnoty pod 3700 mg/l a dokázalo sa, že je až 12x vyššie riziko rozvoji PPH pri poklesu hodnoty pod 2000 mg/l, špecifita v tomto prípade je 99,3 %. Dôležitým je stanovenie hodnoty fibrinogénu aj pri podozrení na embolizáciu plodovou vodou. Pri tejto diagnóze sú najčastejšie hodnoty až nemerateľné, čo môže byť vôbec prvým diagnostickým vodítkom. Doporučeným terapeutickým postupom je podávanie TXA a koncentrátu fibrinogénu. Avšak keď nie je možnosť zabezpečiť si koncentrát fibrinogénu, tak základným odporučením zostáva volumoexpansia, masívna transfúzia, monitorovanie vitálnych funkcií, odporúča sa kontinuálne meranie TK a nemalo by sa zabudnúť na sledovanie telesnej teploty.
OH NO!: A Bad Epidural AND a Terrible Tracing? Managing Problematic Epidural Catheters in Labor and Urgent Cesarean Delivery
V úvode nás privítala dr. Heather Nixon a predstavila nám prednášku, ktorá sa venuje problematickej epidurálnej anestézie počas pôrodu. Poslaním tejto prednášky je sprostredkovať nám obraz toho, ako epidurálne katétre zlyhávajú, aké by mohlo byť správne riešenie takýchto situácií a v neposlednom rade dôležitosť správnej analgézie počas pôrodu pre matku a novorodenca. Celý prednáškový blok bol postavený na základe jedného case reportu a prednášajúci svoje odporúčania potvrdili aj v rámci evidence based medicine.
Na oddelenie prichádza 23ročná žena v 36. týždni tehotenstva, u ktorej došlo spontánne k pôrodu. Prvou otázkou je technika podania epidurálnej anestézie, čo je väčšinou dané konkrétnym pracoviskom. Novým odporučením je používanie techniky CSE (combined spinal-epidural). Ide o techniku, ktorá používa veľmi malé množstvo CSC v kombinácii s objemovou expanziou v epidurálnom priestore. Skúsenosti ukazujú, že pri používaní tejto techniky dochádza k rýchlejšiemu nástupu analgetických účinkov, avšak nemení sa pH v umblikálnych cievach a nedochádza k zmenám v Apgar skóre.
V pokračovaní case reportu rodička po niekoľkých hodinách začína pociťovať bolesti chrbta. V tomto prípade kľúčovou otázkou je, v ktorej dobe pôrodnej sa nachádzame. V momente keď rodička prechádza do druhej doby pôrodnej, pociťovať určité bolesti chrbta je obvyklé. Dôležité je však myslieť aj na kontrolovanie stavu epidurálneho katétru. Ohľadom tohto však protokoly sú rozličné. V niektorých inštitúciách sesterský tím kontroluje katétre každú hodinu, inde je frekvencia check up kontrol menšia. V prípade, že by malo dochádzať k navýšeniu analgézie alebo k zmene podávania analgetík je na mieste adekvátna komunikácia perinatálneho tímu a anestéziológa. Musia sa zohľadňovať faktory ako: možnosť pristupovania k CS, možnosť vákuum-extrakcie a ďalšie. V posudzovaní etiológie bolestivosti napriek zavedenej epidurálnej anestézie môžu byť nápomocné subjektívne metódy hodnotenia bolesti zo strany rodičky avšak na objektivizáciu musíme sledovať vitálne funkcie rodičky aj novorodenca, previesť senzorické testy a sledovať pohyblivosť dolných končatín.
Napriek všetkým snahám vždy je tu možnosť zlyhania epidurálnej anestézie počas pôrodu. Podľa štatistík dochádza k tomu v 5-24 % prípadov. Medzi pacientske faktory zlyhania patria: zlyhanie epidurálnej anestézie v anamnéze, vyššia tolerancia opiátov, anatomické variability. Zlyhania taktiež môžu častejšie nastať u uniportálnych katétroch, pri používaní vzduchu na odstránenie odporu alebo pri nesprávne zvolenej technike. Je dôležité zistiť mieru výpadku analgézie. Ak zistíme, že ide len o malú senzitivizáciu, je možnosť to preklenúť podaním bólusu analgetík. Na druhej strane ak zistíme, že je tu možnosť na pokračovanie pôrodu cisárskym rezom, musíme myslieť na výmenu katétra.
Náš case report pokračuje a počas vedenia pôrodu dochádza k situácii, ktorú kategorizujeme ako „tracing cathegory II“. Je to kategorizácia na základe sledovania vitálnych funkcii plodu, hlavne jeho srdcovej aktivity. Dôležité je zvýšiť pozornosť pri známkach fetálnej hypoxie, kde sa stáva nevyhnutnou rýchle ukončenie pôrodu. V tejto kategorizácii však kategória II znamená akúsi šedú zónu. V kategórii I všetko prebieha fyziologicky a neuvažujeme o akútnom cisárskom reze a v kategórii III je to naprosto jasné, že k nemu musíme pristúpiť. Pre možnosť lepšieho chápania kategórie II nám prednášajúci ponúkajú akýsi nový kategorizačný systém na základe farieb; od zelenej, čo v podstate znamená nulové riziko hypoxie plodu až po červenú, čo už vyžaduje akútnu intervenciu. V našom case reporte teda dochádza k prechodu do kategórie II a pozorujeme tachykardiu u plodu. Medzi možné spôsoby manažovania tejto situácie patria napr. polohovanie rodičky na pravý alebo ľavý bok alebo spomalenie kontrakcií ukončením kontinuálnej infúzie oxytocínu.
V našom case reporte sa nakoniec skutočne pristúpilo k cisárskemu rezu, otázkou však zostáva, či zachrániť alebo nahradiť nefungujúci epidurálny katéter. Podľa doporučení pokiaľ je možnosť záchrany epidurálnej anestézie, je možné sa o to usilovať. V tomto prípade sa rozhodlo o ponechaní epidurálnej anestézie, ale pacientka sa sťažovala na bolesť v priebehu operácie. Prvým krokom pri fungujúcej analgézii v tomto prípade je zistenie v akom štádiu je samotná operácia. Počas hysterotómie pacientka môže pociťovať väčšiu viscerálnu bolesť. To však neznamená, že je to v poriadku a nemalo by to zostať bez reakcie. Jednou z možností je zvýšiť bolusové podávanie lokálnych anestetík, ale prekonvertovanie na celkovú anestéziu tiež prichádza do úvahy.
Raising the Standard for Every Woman Everywhere
Nasledujúca prednáška bola vytvorená organizáciou Society for Obstetric Anesthesia and Perinatology(SOAP) a venuje sa projekte: „Zvýšenie štandartu pre všetky ženy“. Úvodných slov sa uchopila dr. Ruthie Landau, prezidentka organizácie.
Po úvode pokračovala dr. Jill M. Mhyre, ktorá sa snažila počas prednášky priblížiť systém hodnotenia nemocníc „Center of Excellence“, čoho cieľom je označenie pracovísk s vysokým štandardom starostlivosti o pacientky. Medzi kritériami k získaniu ocenenia patria prítomnosť anestéziológa s praxou v pôrodnej anestéziológii 24/7 na oddelení a súčasná prítomnosť tímu, pre nečakané komplikácie, ktorý je zastihnuteľný do 30 minút. Napriek snahe čo najviac rozšíriť povedomie odbornej verejnosti o programu „Center of Excellence“ zhruba z 3000 zariadení v USA, kde môžete na svet priviesť svoje dieťa, len 52 získalo toto ohodnotenie. Práve preto angažovanosť v programe prináša rôzne priame a nepriame benefity či už pre nemocnice alebo pre samotných pracovníkov. Snahou SOAP je, aby sa zapojilo čo najviac pracovísk do programu a následne získali ocenenie a aby sa tak zvýšila a zjednotila kvalita poskytnutej starostlivosti pre ženy.
V pokračovaní prednášala dr. Medge D. Owen, ktorá sa venovala problematike bezpečnejších pôrodov za efektívnejšie využitie finančných zdrojov. V súčasnosti podľa demografických štúdii celosvetovo 37% rodičiek umiera perinatálne alebo včasne po pôrode. Napriek pokročilosti dnešnej medicíny vedúcimi komplikáciami sú nadmerné krvácanie a preeklampsia, ktoré môžu vyústiť do smrti rodičky. Napriek odporúčaniam a snahám , aby rodičky rodili v nemocniciach, je veľkým problémom v rozvojových štátov zabezpečenie tohto štandardu už len z kapacitného hľadiska, keďže jednoducho nemajú dosť miesta pre každého. Okrem miesta im chýba aj dostatok kvalifikovaného personálu, čo už nám sama o sebe napovedá o tom, prečo je tak obrovský rozdiel v kvalite poskytnutej starostlivosti celosvetovo. Mnoho veľkých štúdii nám potvrdzujú, že ženám, ktoré postupujú cisársky rez v rozvojových štátoch hrozí smrť 100x pravdepodobnejšie než vo vyspelých štátoch, a drvivá väčšina týchto fatálnych komplikácii je spôsobená práve nekvalitne prevedenou anestéziou. Práve preto je obrovská snaha zlepšiť podmienky pre rodičky v rôznych kútoch sveta. Napríklad v Kenyi sa prišlo na spôsob dodávania krvnej transfúzie pomocou leteckých drónov, a tak sú schopní náhrady krvi dopraviť aj na inak ťažko dostupné miesta. Zaujímavou poznámkou po prednáške bola úvaha vytvorenia si guidelines aj pre rozvojové štáty, ktoré by im určite mohli byť prínosom.
V nasledujúcej časti prednášky dr. Emily E. Sharpe z Mayo Clinic zhrnula najdôležitejšie výhody rôznych platforiem sociálnej sieti, ktoré môžu mať obrovský benefit v komunikácii, v edukácii alebo napríklad aj v sprostredkovávaní nových štúdii odbornej verejnosti. V neposlednom rade nám šetria čas, ktorý by sme strávili vyhľadávaním dát a pomôžu nám zostať up to date. Pravdepodobne väčšina z nás by sa nezaobišla v osobnom živote bez nejakej komunikačnej platformy ale môžeme povedať, že už sa to týka aj nášho profesionálneho života. Bezpochyby jedným z platforiem , ktorý nás môže držať up-to-date v svetovom dianí v rámci odboru je Twitter. Počas prezentácie sme mohli vidieť niekoľko Twitter účtov, ktoré sa venujú anestéziológie alebo špecificky pôrodnej a perinatologickej anestéziológii.
Záverečnej časti prednášky sa ujal dr. Alex James Butwick. Jeho prednáška dostala zaujímavý názov: „5 tajomstiev vynikajúceho anestéziológa“. Tak sme sa na nich spolu s ním pozreli. Jeho prvým „tajomným“ odporúčaním bolo nájsť si svojho inšpiratívneho vzoru a snažiť sa vo svojom profesionálnom živote priblížiť sa jemu. Druhým „tajomstvom“ podľa dr. Butwicka je schopnosť stále myslieť na svoje vzdelávanie sa a zlepšovanie sa vo svojej praxi. Tretie odporúčanie sa týka toho, aby sa nezabudlo na dôležitosť práce mimo operačných sál. Štvrté tajomstvo sa spočíva v komunikácii a vytvorení si pozitívnych vzťahov tak na pracovisku ako s samotnou rodičkou, ktorá k nám prichádza. Nemalo by sa zabudnúť na to, že celý personál by mal spolupracovať ako jeden zabehnutý tím a ich spoločným cieľom by mala byť spokojnosť rodičky a novorodenca. Posledným tajomstvom dr. Butwicka, o ktoré sa podelil, je sústrediť sa na edukáciu novej generácie anestéziológov.